Cuando una herida no cicatriza como debería, la angustia que sienten tanto el paciente como su familia es completamente comprensible. En esos momentos, contar con información clara y confiable marca una diferencia real. La terapia de presión negativa VAC es hoy una de las intervenciones más estudiadas y utilizadas en el campo del tratamiento de heridas complejas, y entender cómo funciona puede ser el primer paso para tomar decisiones informadas junto al equipo de salud.
¿Qué es la terapia de presión negativa VAC?
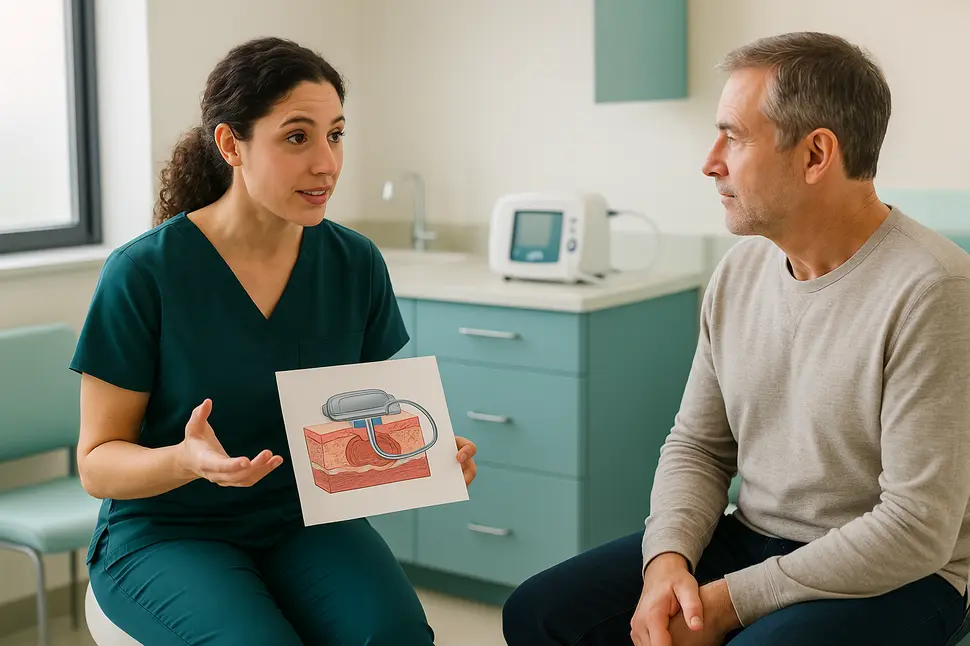
La terapia VAC —sigla en inglés de Vacuum Assisted Closure— es una técnica de cicatrización avanzada que aplica presión negativa controlada sobre el lecho de una herida mediante un sistema cerrado y hermético. También conocida como vacuum assisted closure heridas, esta modalidad terapéutica fue desarrollada a fines de la década de 1990 y desde entonces ha acumulado una sólida base de evidencia clínica que la posiciona como estándar de cuidado en múltiples escenarios de heridas complejas.
El principio fundamental es sencillo pero poderoso: al generar un ambiente de presión subatmosférica sobre la herida, el sistema estimula la proliferación celular, reduce el edema local, elimina el exceso de exudado y favorece la formación de tejido de granulación. Todo esto ocurre en un entorno controlado, protegido del exterior y optimizado para la reparación tisular.
¿Cómo funciona el sistema VAC de cicatrización?
El sistema VAC cicatrización se compone de tres elementos principales que trabajan de manera integrada:
- Apósito de espuma o gasa especializada: se coloca directamente sobre el lecho de la herida, adaptándose a su forma y profundidad. Puede ser de poliuretano (para heridas con tejido de granulación) o de alcohol polivinílico (para heridas más delicadas o con estructuras expuestas).
- Film adhesivo transparente: sella herméticamente la herida y el apósito, creando el ambiente de presión negativa necesario para que el sistema funcione correctamente.
- Unidad motorizada con canister: es el dispositivo que genera la presión negativa y recolecta el exudado aspirado. Puede ser estacionario (para uso hospitalario) o portátil (para tratamiento domiciliario).
Una vez instalado, el dispositivo aplica una presión negativa que generalmente oscila entre -75 y -125 mmHg, de forma continua o intermitente según la indicación clínica. Esta presión actúa mecánicamente sobre los tejidos, generando microdeformaciones celulares que activan cascadas biológicas de reparación.

Mecanismos biológicos que explican su eficacia
Comprender por qué la presión negativa heridas crónicas funciona requiere conocer los mecanismos que ocurren a nivel tisular. La evidencia acumulada desde múltiples ensayos clínicos y revisiones sistemáticas identifica al menos cuatro efectos biológicos principales:
Estimulación de la angiogénesis y la proliferación celular
La presión negativa genera una deformación mecánica sobre las células del lecho de la herida que activa la expresión de factores de crecimiento como el VEGF (factor de crecimiento endotelial vascular) y el FGF (factor de crecimiento de fibroblastos). Esto se traduce en una mayor formación de nuevos vasos sanguíneos, lo que mejora la oxigenación y el aporte de nutrientes al tejido en reparación. La proliferación de fibroblastos también se ve favorecida, acelerando la síntesis de colágeno y la formación de tejido de granulación de calidad. Este mecanismo es especialmente relevante en heridas con compromiso vascular o en pacientes con diabetes, donde la respuesta angiogénica suele estar deteriorada. Estudios histológicos han confirmado que el tejido de granulación generado bajo terapia VAC presenta mayor densidad vascular que el obtenido con métodos convencionales.
Reducción del edema y control del exudado
El exceso de líquido intersticial en el entorno de una herida crónica contiene proteasas y mediadores inflamatorios que degradan los factores de crecimiento y retrasan la cicatrización. La terapia VAC aspira activamente este exudado, reduciendo la carga proteolítica local y creando un ambiente más favorable para la reparación. Al mismo tiempo, la disminución del edema mejora la microcirculación perilesional, lo que contribuye a reducir la hipoxia tisular. Este efecto es particularmente valioso en heridas de gran volumen o con alta producción de exudado, donde los apósitos convencionales resultan insuficientes. La cuantificación del exudado recolectado en el canister también aporta información clínica valiosa para monitorear la evolución de la herida.
¿En qué tipos de heridas se indica la terapia VAC?
La indicación del sistema VAC abarca un amplio espectro de heridas complejas. Los consensos internacionales de WUWHS, EWMA e IWII reconocen su uso en las siguientes situaciones clínicas:
- Heridas crónicas de difícil cicatrización: úlceras venosas, arteriales y mixtas de miembros inferiores que no responden a tratamientos convencionales.
- Pie diabético: úlceras neuropáticas e isquémicas, incluyendo heridas post-amputación parcial cuando el lecho está preparado.
- Heridas traumáticas complejas: laceraciones extensas, heridas por aplastamiento o avulsión con pérdida de tejido significativa.
- Heridas quirúrgicas dehiscentes: dehiscencias de laparotomía, esternotomía o cirugías ortopédicas con exposición de estructuras profundas.
- Preparación del lecho para injertos o colgajos: la terapia VAC se utiliza como puente para optimizar el receptor antes de una cobertura quirúrgica definitiva.
- Heridas infectadas controladas: una vez que la infección está bajo control microbiológico, la presión negativa acelera la limpieza y la granulación.
Es importante destacar que existen contraindicaciones absolutas que el equipo clínico debe evaluar antes de indicar este tratamiento. Entre ellas se encuentran: heridas con tejido necrótico no desbridado, fístulas no exploradas, neoplasias malignas en el lecho de la herida, y pacientes con trastornos graves de la coagulación sin control.
¿Es dolorosa la terapia VAC? Consideraciones sobre la experiencia del paciente
Una de las preguntas más frecuentes de pacientes y cuidadores es si la terapia VAC es dolorosa. La respuesta honesta es que la experiencia varía según el tipo de herida, la sensibilidad del paciente y la técnica de aplicación. En general, la instalación del sistema puede generar cierta molestia, especialmente durante los primeros cambios de apósito. Sin embargo, una vez que el dispositivo está en funcionamiento, la mayoría de los pacientes refieren una sensación de presión tolerable que disminuye con el tiempo.
El equipo especializado puede ajustar los parámetros de presión, el tipo de apósito y la modalidad (continua vs. intermitente) para minimizar el disconfort. En algunos casos se indica premedicación analgésica antes de los cambios. La modalidad continua suele ser mejor tolerada en heridas muy sensibles, mientras que la intermitente puede ser más eficaz en términos de granulación en heridas estables. El acompañamiento del paciente y la educación sobre el proceso son parte esencial del cuidado integral.

Evidencia clínica y respaldo científico actual
La terapia de presión negativa VAC cuenta con un respaldo científico robusto. Revisiones sistemáticas publicadas en Cochrane Database y guías del National Institute for Health and Care Excellence (NICE) confirman su superioridad sobre los apósitos convencionales en términos de reducción del tiempo de cicatrización, menor tasa de complicaciones infecciosas y mejor preparación del lecho para procedimientos quirúrgicos. Metaanálisis recientes (2023-2025) también documentan una reducción significativa en la tasa de amputaciones en pacientes con pie diabético tratados con presión negativa heridas crónicas como parte de un protocolo integral. Los consensos de EWMA y WUWHS vigentes al año 2026 incluyen la terapia VAC como recomendación de grado A en heridas crónicas complejas con lecho viable.
En Argentina, la adopción de esta tecnología ha crecido sostenidamente en los últimos años, tanto en el ámbito hospitalario como en el domiciliario, gracias a la disponibilidad de equipos de terapia de presión negativa portátiles que permiten continuar el tratamiento fuera del hospital sin sacrificar eficacia ni seguridad.
SANA: especialistas en terapia VAC en Argentina
En SANA llevamos más de 10 años dedicados exclusivamente al tratamiento de heridas complejas y cicatrización avanzada en Argentina. Nuestro equipo interdisciplinario trabaja con protocolos basados en evidencia clínica actualizada, coordinando la atención tanto en instituciones hospitalarias como en el domicilio del paciente, siempre con el objetivo de garantizar continuidad, seguridad y los mejores resultados posibles.
Si necesitás información sobre la terapia de presión negativa VAC para vos o para un ser querido —ya sea para entender si es la indicación correcta, conocer cómo se implementa el tratamiento o saber cómo acceder a los equipos necesarios— nuestro equipo está disponible para orientarte con claridad y sin tecnicismos innecesarios. Porque cada herida tiene su historia, y cada paciente merece una respuesta a su medida.
Preguntas frecuentes sobre la terapia de presión negativa VAC
¿Qué es la terapia VAC y para qué sirve?
La terapia VAC (Vacuum Assisted Closure) es un tratamiento de cicatrización avanzada que aplica presión negativa controlada sobre el lecho de una herida. Sirve para estimular la formación de tejido de granulación, reducir el edema, eliminar el exceso de exudado y acelerar la cicatrización en heridas crónicas o complejas que no responden a tratamientos convencionales.
¿Cómo funciona la presión negativa en heridas?
El sistema genera un ambiente de presión subatmosférica sobre la herida mediante un apósito sellado herméticamente conectado a una unidad motorizada. Esta presión produce microdeformaciones celulares que activan factores de crecimiento, mejoran la vascularización, reducen la carga bacteriana y favorecen la reparación tisular de forma acelerada y controlada.
¿Cuándo se indica usar presión negativa en una herida?
Se indica en heridas crónicas de difícil cicatrización, úlceras de pie diabético, heridas traumáticas complejas, dehiscencias quirúrgicas y como preparación del lecho antes de injertos o colgajos. Siempre requiere evaluación clínica previa para descartar contraindicaciones como tejido necrótico no desbridado o neoplasias activas en la herida.
Este contenido tiene fines informativos. En SANA recomendamos siempre una evaluación profesional para un tratamiento adecuado de cada paciente.
Bibliografia:
1. Norman, G., et al. (2022).
Negative pressure wound therapy for surgical wounds healing by primary closure.
Cochrane Database of Systematic Reviews. https://www.cochranelibrary.com/cdsr/doi/10.1002/14651858.CD009261.pub7/full
2. Shi, J., et al. (2023).
Negative pressure wound therapy for treating pressure ulcers.
Cochrane Database of Systematic Reviews.
https://www.cochrane.org/evidence/CD011334_negative-pressure-wound-therapy-treating-pressure-ulcers
3. Liu, Z., et al. (2018).
Negative pressure wound therapy for treating foot wounds in people with diabetes mellitus.
Cochrane Database of Systematic Reviews.
4. Chen, L., et al. (2021).
Efficacy and safety of negative pressure wound therapy in diabetic foot ulcers: A meta-analysis.
Annals of Palliative Medicine. https://apm.amegroups.org/article/view/81399/html
5. Révész, E. S., et al. (2022).
Effectiveness of negative pressure wound therapy: systematic review. https://pmc.ncbi.nlm.nih.gov/articles/PMC9057544/
6. Anestiadou, E., et al (2025).
Comparison of Negative Pressure Wound Therapy Systems and Conventional Non-Pressure Dressings on Surgical Site Infection Rate After Stoma Reversal: Systematic Review and Meta-Analysis of Randomized Controlled Trials. Journal of Clinical Medicine, 14(5), 1654. https://doi.org/10.3390/jcm14051654