Recibir un diagnóstico relacionado con el pie diabético puede generar miedo, incertidumbre y muchas preguntas. Una de las más frecuentes es si será necesaria una amputación. La buena noticia es que, con un tratamiento del pie diabético orientado a evitar amputaciones, iniciado a tiempo y llevado adelante por un equipo especializado, la gran mayoría de los casos pueden resolverse conservando el miembro. En SANA llevamos más de 10 años acompañando a pacientes y profesionales en este camino, con protocolos basados en evidencia y atención coordinada tanto hospitalaria como domiciliaria.
Por qué el pie diabético es una emergencia clínica silenciosa
La diabetes mellitus afecta a más de 4 millones de personas en Argentina, y una proporción significativa desarrollará alguna complicación en los pies a lo largo de su vida. El pie diabético es el resultado de la combinación entre neuropatía periférica, enfermedad arterial periférica e inmunosupresión relativa, lo que genera un terreno altamente vulnerable a úlceras, infecciones y necrosis.
Lo que hace especialmente peligrosa esta condición es su evolución silenciosa: la pérdida de sensibilidad por neuropatía impide que el paciente perciba dolor ante lesiones que, en otras circunstancias, serían inmediatamente detectadas. Una pequeña herida puede progresar en días hacia una infección profunda o gangrena si no recibe atención adecuada.
Según datos del International Working Group on the Diabetic Foot (IWGDF), hasta el 85% de las amputaciones relacionadas con diabetes son precedidas por una úlcera que no fue tratada correctamente o a tiempo. Esto convierte al diagnóstico precoz y al tratamiento oportuno del pie diabético en los pilares fundamentales de la prevención de amputaciones.
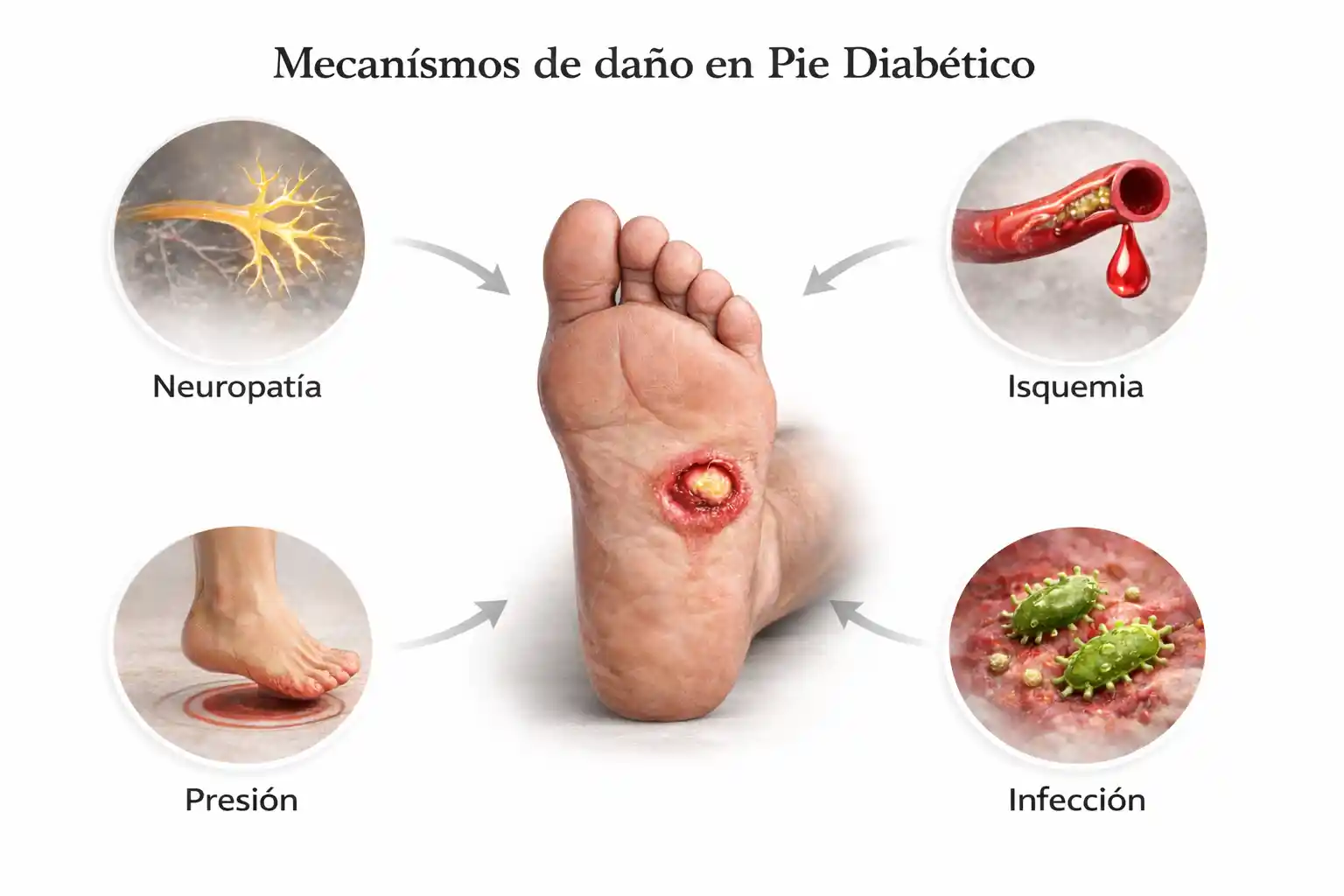
Clasificación de las lesiones: el primer paso para un tratamiento efectivo
No todas las úlceras de pie diabético son iguales ni requieren el mismo abordaje. La correcta clasificación de la lesión permite definir la estrategia terapéutica más adecuada. Los sistemas más utilizados a nivel internacional son la clasificación de Wagner y el sistema WIfI (Wound, Ischemia, foot Infection), este último recomendado por la Society for Vascular Surgery por su capacidad de predecir el riesgo de amputación y orientar decisiones de revascularización.
La evaluación inicial debe incluir:
- Inspección clínica detallada de la herida (profundidad, extensión, tejido comprometido)
- Evaluación neurológica (monofilamento, diapasón, reflejo aquiliano)
- Evaluación vascular (índice tobillo-brazo, Doppler arterial, oximetría transcutánea)
- Diagnóstico de infección (criterios IWGDF/IDSA)
- Imágenes para descartar osteomielitis cuando corresponda
Este enfoque diagnóstico integral es lo que permite diseñar un plan de tratamiento personalizado para el pie diabético eficaz para cada paciente.
Tratamientos clave para la prevención de amputaciones en pie diabético
El abordaje moderno del pie diabético es multidisciplinario e integra diferentes estrategias según el estadio de la lesión y las características del paciente. A continuación, se describen los pilares terapéuticos con mayor respaldo en la evidencia actual.
Desbridamiento y manejo local de la herida
El desbridamiento es la eliminación del tejido necrótico, esfacelado o infectado que impide la cicatrización. Es el primer paso en el tratamiento local de cualquier úlcera de pie diabético. Puede realizarse mediante técnicas cortantes, enzimáticas, autolíticas o por larvaterapia, según el tipo de tejido y el estado general del paciente. Un lecho de herida limpio y bien preparado es condición indispensable para que cualquier terapia avanzada funcione correctamente. El equipo de SANA aplica protocolos de preparación del lecho de herida alineados con los estándares del World Union of Wound Healing Societies (WUWHS), tanto en contextos hospitalarios como en la atención domiciliaria.
Descarga y redistribución de presión
La descarga plantar es uno de los tratamientos más subestimados y, al mismo tiempo, uno de los más efectivos para la cicatrización de úlceras neuropáticas. El yeso de contacto total (Total Contact Cast) es el estándar de oro según el IWGDF, ya que redistribuye la presión en toda la planta del pie, eliminando el punto de carga que perpetúa la lesión. También se utilizan dispositivos removibles de descarga, calzado terapéutico y plantillas personalizadas. Sin descarga adecuada, ningún tratamiento local logrará resultados sostenidos.
Revascularización del pie diabético
Cuando la enfermedad arterial periférica compromete la perfusión del pie, la revascularización se convierte en una intervención crítica para salvar el miembro. La revascularización del pie diabético puede realizarse mediante cirugía de bypass o mediante técnicas endovasculares mínimamente invasivas (angioplastia, stenting), dependiendo de la anatomía vascular y el estado del paciente.
Restaurar el flujo sanguíneo adecuado es fundamental para que la herida pueda cicatrizar y para que los antibióticos lleguen al tejido infectado. Los consensos internacionales, incluyendo el EWMA y el IWGDF, recomiendan la evaluación vascular sistemática en todo paciente con úlcera de pie diabético que no cicatriza en 4 a 6 semanas con tratamiento estándar.
Control de la infección
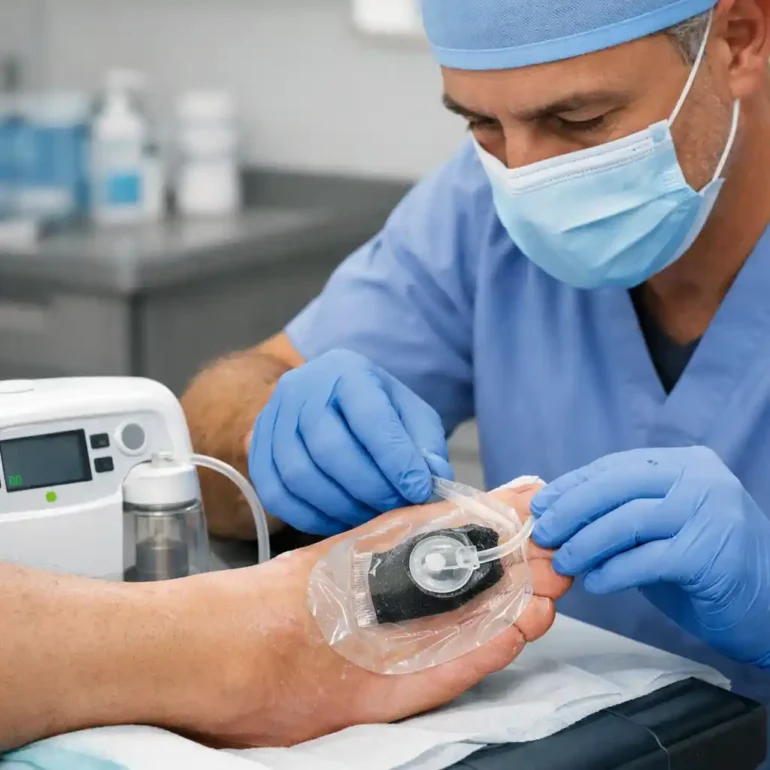
La infección en el pie diabético puede progresar rápidamente desde una celulitis superficial hasta una fascitis necrotizante o sepsis. El tratamiento antibiótico debe basarse en cultivos de tejido profundo (no de superficie), ajustarse a los patrones de resistencia locales y considerar la posibilidad de osteomielitis. En muchos casos, el manejo quirúrgico de la infección —drenaje, desbridamiento extenso— es necesario para controlar el foco. La terapia de presión negativa puede ser útil en heridas complejas seleccionadas, como parte de una estrategia integral, favoreciendo la formación de tejido de granulación y el manejo del exudado.
Terapias avanzadas de cicatrización
Cuando la úlcera no responde al tratamiento convencional, existen terapias avanzadas para el pie diabético que pueden considerarse en casos seleccionados, con niveles de evidencia variables según la indicación y el contexto clínico. Entre las más utilizadas se encuentran:
- Terapia de presión negativa (VAC/TPN): acelera la granulación y reduce el edema en heridas complejas.
- Factores de crecimiento (PDGF, EGF): estimulan la proliferación celular y la angiogénesis local.
- Sustitutos dérmicos y biológicos: biomateriales derivados de matrices extracelulares que reemplazan tejido perdido y promueven la reparación.
- Oxigenoterapia hiperbárica: mejora la oxigenación tisular en heridas isquémicas e infectadas.
- Plasma rico en plaquetas (PRP): aporta factores de crecimiento autólogos para estimular la cicatrización.
En SANA contamos con una amplia gama de tratamientos especializados que se seleccionan e integran de forma personalizada según las necesidades clínicas de cada paciente.
Cuidados del pie diabético: la prevención como estrategia permanente
Los cuidados del pie diabético no comienzan cuando aparece una úlcera: deben ser parte de la rutina diaria de todo paciente con diabetes. La educación terapéutica es, según todos los consensos internacionales, una intervención de primera línea para la prevención de amputaciones en pie diabético.
Las recomendaciones fundamentales incluyen:
- Inspección diaria de los pies (incluyendo espacios interdigitales y planta)
- Higiene e hidratación adecuada de la piel, evitando maceración
- Corte correcto de uñas (recto, sin cortar ángulos)
- Uso de calzado adecuado, sin costuras internas ni puntos de presión
- No caminar descalzo, ni en interiores
- Control glucémico estricto y sostenido
- Consulta médica inmediata ante cualquier herida, ampolla o cambio de coloración
El seguimiento periódico por parte de un especialista en pie diabético permite detectar factores de riesgo antes de que se conviertan en lesiones activas. Incorporar estos hábitos reduce de manera significativa la probabilidad de desarrollar úlceras y, con ello, el riesgo de amputación.

Cuándo es necesaria la amputación y cómo evitarla
La amputación no es un fracaso inevitable: en la mayoría de los casos, es una consecuencia de un diagnóstico tardío o tratamiento inadecuado. Sin embargo, en situaciones de infección que amenaza la vida del paciente, necrosis extensa irreversible o ausencia de posibilidad de revascularización, puede ser la única opción para preservar la vida.
Cuando la amputación es necesaria, el objetivo es realizarla al nivel más distal posible (amputación menor), preservando la mayor cantidad de tejido funcional. Incluso en estos casos, el tratamiento posterior de la herida quirúrgica y la rehabilitación son fundamentales para lograr la mejor calidad de vida posible.
La clave para evitar la amputación en el pie diabético está en la velocidad de respuesta: cuanto antes se inicia un tratamiento especializado, mayores son las probabilidades de salvar el miembro. Por eso, ante cualquier lesión en el pie de un paciente diabético, la consulta no debe postergarse.
El rol del equipo especializado en el resultado clínico
La evidencia es contundente: los centros con equipos multidisciplinarios especializados en pie diabético logran tasas de amputación significativamente menores que los servicios de atención general. Un equipo de excelencia integra médicos especialistas en heridas, cirujanos vasculares, infectólogos, podólogos, nutricionistas y enfermeros especializados en cicatrización. Esta coordinación interdisciplinaria es lo que permite tomar decisiones terapéuticas oportunas y ajustadas a cada caso clínico.
En SANA, más de 10 años de experiencia exclusiva en heridas complejas y cicatrización avanzada nos permiten ofrecer un abordaje integral, coordinado y basado en la mejor evidencia disponible, tanto en instituciones de salud como en el domicilio del paciente. Nuestro compromiso es acompañar cada caso con la dedicación y el rigor clínico que merece.
Si usted o un ser querido enfrenta una situación relacionada con el pie diabético, no espere a que la lesión avance. Consultar a tiempo puede ser la decisión que marque la diferencia.
Preguntas frecuentes sobre pie diabético y amputaciones
¿Cómo evitar la amputación en el pie diabético?
La clave está en el diagnóstico temprano y el tratamiento especializado. Controlar la glucemia, realizar inspecciones diarias de los pies, consultar de inmediato ante cualquier herida y acceder a un equipo multidisciplinario con experiencia en pie diabético son las estrategias con mayor evidencia para prevenir amputaciones. No subestime ninguna lesión, por pequeña que parezca.
¿Qué es la revascularización del pie diabético?
La revascularización es un procedimiento médico o quirúrgico que tiene como objetivo restaurar el flujo sanguíneo hacia el pie cuando las arterias están obstruidas. Puede realizarse mediante cirugía de bypass o técnicas endovasculares mínimamente invasivas. Es fundamental cuando la isquemia impide la cicatrización de úlceras y representa una estrategia central para evitar amputaciones mayores.
¿Cómo proteger los pies si tengo diabetes?
Inspeccione sus pies todos los días, use calzado adecuado sin puntos de presión, mantenga una higiene cuidadosa, hidrate la piel, no camine descalzo y mantenga un buen control glucémico. Consulte regularmente con un especialista en pie diabético para detectar factores de riesgo antes de que aparezcan lesiones. La prevención activa es su mejor herramienta.
Este contenido tiene fines informativos. En SANA recomendamos siempre una evaluación profesional para un tratamiento adecuado de cada paciente.
Bibliografia:
1. Senneville, E., Lipsky, B. A., Abbas, Z. G., Aragón-Sánchez, J., Diggle, M., Embil, J. M., … van Netten, J. J. (2023).
IWGDF/IDSA guidelines on the diagnosis and treatment of diabetes-related foot infections. Clinical Infectious Diseases. https://doi.org/10.1093/cid/ciad527
2. Chen, P., et al. (2023).
Guidelines on interventions to enhance healing of foot ulcers in persons with diabetes (IWGDF 2023 update). Diabetes/Metabolism Research and Reviews, 39(S1), e3644.
https://doi.org/10.1002/dmrr.3644
3. Bus, S. A., et al. (2023).
Guidelines on the prevention of foot ulcers in persons with diabetes (IWGDF 2023 update). Diabetes/Metabolism Research and Reviews, 39(S1), e3636.DOI: 10.1002/dmrr.3651
4. Armstrong, D. G., Boulton, A. J. M., & Bus, S. A. (2023).
Diabetic foot ulcers and their recurrence. New England Journal of Medicine, 388(2), 146–155. doi: 10.1001/jama.2023.10578
5. Fitridge, R., et al. (2023).
IWGDF, ESVS and SVS guidelines on peripheral artery disease in patients with diabetic foot ulcers. Journal of Vascular Surgery.
https://doi.org/10.1016/j.jvs.2023.07.020
6. Bonnet, E., et al. (2024).
Clinical practice recommendations for infectious disease management of diabetic foot infection. Infectious Diseases Now, 54(1), 104832.
https://doi.org/10.1016/j.idnow.2023.104832
7. Monteiro-Soares, M., et al. (2021).
Effect of diabetic foot care delivery on lower extremity amputation: A systematic review and meta-analysis. Journal of Diabetes and Its Complications, 35(4), 107837.
https://doi.org/10.1016/j.jdiacomp.2020.107837
8. van Netten, J. J., et al. (2023).
The International Working Group on the Diabetic Foot: Evidence-based guideline development. Diabetes/Metabolism Research and Reviews, 39(S1), e3647.doi: 10.1007/s13300-023-01510-5

